Un tumore cerebrale è una lesione intracranica localizzata, benigna o maligna, che occupa spazio all'interno del cranio. Si tratta di una crescita anomala di cellule in qualsiasi area del tessuto cerebrale. La forma benigna (non cancerosa) può verificarsi in un'area vitale e svilupparsi con effetti gravi come quelli di una forma maligna (cancerosa). Clinicamente i tumori cerebrali - che possono essere primari o secondari - differiscono per la localizzazione e le caratteristiche istologiche. L'incidenza di tumori cerebrali primitivi e la possibilità che siano maligni aumenta con l'età. I tumori, di qualsiasi natura, solitamente crescono come masse sferiche ma possono diffondersi crescendo, infiltrando i tessuti. L'effetto della neoplasia deriva da compressione e infiltrazione tissutale. La patologia provoca una serie di eventi fisiopatologici quali aumentata pressione intracranica (PIC) ed edema cerebrale, attività convulsiva e segni neurologici focali, idrocefalo, alterata funzione pituitaria.
Tumori cerebrali primari e secondari
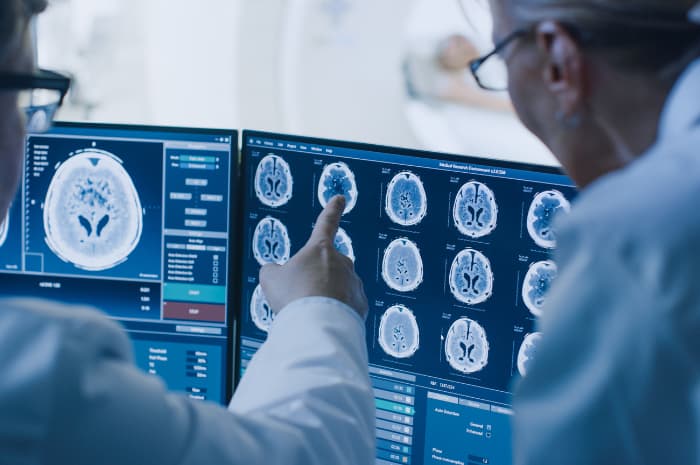
TAC e RMN sono esami fondamentali per ottenere informazioni su numero, dimensione e densità delle lesioni causate dai tumori cerebrali.
Le comuni localizzazioni tumorali cerebrali sono il cervello (astrocitoma, oligodendroglioma, PNET, linfoma, tumori metastatici), il ventricolo laterale (ependimoma, glioblastoma multiforme), il corpo calloso (astrocitoma, oligodendroglioma, lipoma), il terzo ventricolo (ependinoma), il chiasma ottico (astrocitoma), l'area pituitaria (craniofaringioma, adenoma pituitario, cisti epidermoide), il nervo acustico (neurinoma), il tronco cerebrale (astrocitoma, glioblastoma multiforme, tumori metastatici), il quarto ventricolo (ependinoma), il cervelletto (medulloblastoma, astrocitoma, emangioblastoma, tumori metastatici), l'area pineale (pinealoblastoma).
Negli adulti molti tumori cerebrali originano dalle cellule gliali, che costituiscono un sistema strutturale di supporto del cervello e del midollo spinale, e sono sopratentoriali ossia localizzati sopra la copertura del cervelletto.
I tumori cerebrali primari originano da cellule e strutture del cervello. I tumori secondari, o metastatici, si sviluppano da strutture esterne al cervello e si verificano dal 20 al 40% in tutti i pazienti oncologici.
tumori cerebrali raramente metastatizzano al di fuori del sistema nervoso centrale, ma le lesioni metastatiche al cervello si verificano comunemente per cancro del polmone, della mammella, del tratto gastrointestinale, del pancreas, del rene e della cute (melanoma).
Sintomi di tumore al cervello
La sintomatologia è varia e complessa. I tumori cerebrali provocano sia manifestazioni cliniche diffuse, quando causano un aumento della PIC, sia segni e sintomi localizzati come risultato dell'interferenza del tumore con zone specifiche del cervello.
La scatola cranica è una struttura rigida contenente elementi essenziali non comprimibili: sostanza cerebrale, sangue all'interno dei vasi sanguigni e liquor. Se uno di questi elementi aumenta di volume, la PIC cresce a meno che un altro elemento non riduca a sua volta il proprio volume.
Di conseguenza, ogni mutamento del volume cerebrale produce segni e sintomi di aumentata pressione intracranica. Essi sono causati da una graduale compressione del cervello da parte del tumore in via di sviluppo. L'effetto che viene prodotto è un turbamento dell'equilibrio che esiste tra il cervello, il liquido cerebrospinale e la circolazione ematica cerebrale, tutti collocati all'interno del cranio.
Mentre il tumore cresce, possono verificarsi degli adattamenti compensatori grazie alla compressione delle vene endocraniche, alla riduzione del volume del liquido cerebrospinale (per aumentato riassorbimento o diminuita produzione), a una moderata riduzione nel flusso ematico cerebrale e ad una diminuzione, intracellulare ed extracellulare, della massa di tessuto cerebrale.
Quando questi meccanismi di compenso vengono meno, il paziente sviluppa segni e sintomi di aumentata pressione endocranica. I tre segni classici sono la cefalea, il vomito e il papilledema o edema del nervo ottico. Sono comuni anche i cambiamenti di personalità e vari deficit focali quali disturbi motori e sensitivi e la disfunzione di un nervo cranico.
Il mal di testa, sebbene non sempre presente, è più comune nella prima mattinata e peggiora con la tosse, uno sforzo o un movimento improvviso. Si ritiene sia causato dall'invasione, dalla compressione e dalla distorsione, da parte del tumore, delle strutture sensibili al dolore o dall'edema che accompagna il tumore. I mal di testa sono solitamente descritti come profondi e pulsanti o come sordi ma continui.
I tumori frontali solitamente provocano un mal di testa frontale bilaterale; i tumori della ghiandola pituitaria producono dolore che si irradia tra le due tempie (bitemporale). Nei tumori cerebellari il mal di testa può essere localizzato nella regione sub-occipitale, nella parte posteriore del capo. Il vomito, raramente in relazione all'assunzione del cibo, è solitamente dovuto all'irritazione dei centri vagali nel midollo allungato. È violento, a getto. Il papilledema, l'edema del nervo ottico, è presente nel 70-75% dei pazienti ed è associato a disturbi visivi quali diminuita acuità visiva, diplopia o visione doppia, riduzione del campo visivo.
Quando vengono lese specifiche zone del cervello, si manifestano segni e sintomi localizzati, quali disturbi motori e sensitivi, alterazioni visive, alterazioni cognitive, disturbi del linguaggio e convulsioni. La loro progressione è significativa, perché indica la crescita e l'espansione del tumore.
Nonostante alcuni tumori non siano facilmente localizzabili poiché si sviluppano in regioni cerebrali cosiddette silenti (aree le cui funzioni non sono chiaramente definite), molti tumori possono essere individuati correlando i segni e i sintomi alle regioni cerebrali la cui funzione è nota.
- Un tumore della corteccia motoria si manifesta causando movimenti convulsivi localizzati ad una parte del corpo, chiamati crisi jacksoniane
- Un tumore del lobo occipitale produce manifestazioni visive: l'emianopsia omonima controlaterale (perdita di una metà del campo visivo dal lato opposto a quello del tumore) e allucinazioni visive
- Un tumore del cervelletto causa vertigini, un'andatura atassica o barcollante, con tendenza a cadere dal lato della lesione, evidente mancanza di coordinazione muscolare e nistagmo (involontario movimento ritmico degli occhi) solitamente orizzontale
- Un tumore del lobo frontale spesso induce alterazioni della personalità, turbe emotive, cambiamenti comportamentali e apatia. Il paziente diviene estremamente trascurato, indifferente e può usare turpiloquio
- Cambiamenti della personalità, confusione, disturbi del linguaggio e dell'andatura si verificano più spesso negli anziani con tumori endocranici. I più frequenti tumori nella vecchiaia sono i meningiomi, i glioblastomi e le metastasi cerebrali da altri tumori
- Un tumore dell'angolo pontocerebellare solitamente origina nella guaina del nervo acustico e produce un caratteristico complesso di sintomi. Inizialmente insorgono vertigine e tinnito, seguiti da una progressiva sordità neurologica per disfunzione dell'ottavo nervo cranico. Successivamente vi è intorpidimento e formicolio al viso e alla lingua per coinvolgimento del quinto nervo. Quindi si sviluppa debolezza o paralisi facciale per coinvolgimento del settimo nervo. Infine, quando il tumore in espansione comprime il cervello, possono svilupparsi anomalie della funzione motoria.
I sintomi delle metastasi cerebrali, la complicanza neurologica più frequente del cancro sistemico, sono mal di testa, disturbi della deambulazione, deterioramento visivo, cambiamenti della personalità, perdita di memoria e stato confusionale, debolezza focale, paralisi, afasia e convulsioni.

Accertamento e diagnosi
Per quanto riguarda l'accertamento e le valutazioni diagnostiche, è importante rilevare l'evoluzione dei sintomi. L'esame neurologico indica le zone del sistema nervoso centrale coinvolte. Per giungere alla precisa localizzazione della lesione neoplastica, la TAC fornisce informazioni sul numero, le dimensioni e la densità delle lesioni nonché sull'estensione dell'edema cerebrale secondario e sul sistema ventricolare.
La RMN permette la scoperta di lesioni più piccole, soprattutto nel tronco encefalico e nella regione ipofisaria, zone in cui le strutture ossee interferiscono con la TAC. I tumori cerebrali profondamente radicati possono essere diagnosticati con una biopsia stereotassica computerizzata tridimensionale, stabilendo altresì trattamento e prognosi.
L'angiografia cerebrale fornisce la visualizzazione dei vasi sanguigni che possono essere colpiti. Un elettroencefalogramma può rilevare onde cerebrali anomale presenti nelle regioni occupate da un tumore e valutare le crisi epilettiche del lobo temporale. Considerando che i tumori del SNC sono in grado di diffondere cellule nel liquor, gli studi citologici del liquido cerebrospinale identificano le cellule maligne.
Trattamento del tumore cerebrale
Un tumore cerebrale non trattato conduce inevitabilmente alla morte, o per l'aumento della PIC o per il danno cerebrale che produce. L'obiettivo del trattamento - che dipende dal tipo di neoplasia, dalla localizzazione e dal grado di accessibilità - è di rimuovere o distruggere il tumore, del tutto o per la maggior parte possibile, senza aumentare il deficit neurologico (paralisi, cecità) o di ottenere una riduzione dei sintomi attraverso la parziale ablazione o decompressione del tumore.
I trattamenti, che possono essere combinati, sono chirurgici e medici. La maggior parte degli adenomi ipofisari possono essere trattati con rimozione microchirurgica trans-sfenoidale mentre i restanti tumori che non possono essere completamente rimossi, vengono trattati mediante radiazioni.
Gli approcci chirurgici convenzionali richiedono l'incisione della scatola cranica (craniotomia). Dove non è possibile la completa rimozione del tumore, la parziale resezione diminuisce comunque la pressione endocranica, permette di rimuovere il tessuto necrotico, riduce la massa tumorale diminuendo il numero di cellule che svilupperanno resistenza alla radioterapia e alla chemioterapia.
Attraverso il mapping cerebrale – che permette di determinare il grado di vicinanza delle strutture patologiche rispetto ad elementi essenziali per la normale funzionalità encefalica – laser e radiazioni possono intervenire direttamente sulla lesione con un approccio stereotassico. La brachiterapia è l'impianto chirurgico di sorgenti radioattive (radioisotopo iodio 131) in grado di emettere elevate dosi di radiazioni a breve distanza dal tumore, minimizzando gli effetti sul circostante tessuto. Tale tecnica viene impiegata come adiuvante alla radioterapia convenzionale o come ultimo tentativo terapeutico nelle recidive.
Nei tumori profondi e inaccessibili è indicata la radiochirurgia con bisturi a raggi gamma, senza incisioni chirurgiche e ad altissima precisione anche se, tra il trattamento e il risultato atteso, il tempo di latenza è lungo. La terapia radiante, spesso associata alla chemioterapia, riduce anche le recidive di tumori parzialmente asportati.
Il trapianto endovenoso di midollo osseo autologo può essere utile nei pazienti che vengono sottoposti a radio e chemio per risolvere la tossicità midollare di alte dosi di farmaci antiblastici e radiazioni. Per ridurre l'edema cerebrale e per promuovere una più rapida ripresa possono essere somministrati corticosteroidi. La terapia genica, in corso di ricerca, impiega invece dei vettori retrovirali per trasportare geni al tumore riprogrammando così il tessuto tumorale per renderlo più responsivo al trattamento.
Il trattamento della metastasi cerebrale è palliativo
Si cerca di eliminare o ridurre la sintomatologia più grave, migliorando la qualità di vita. Senza trattamento, il decorso è in graduale peggioramento e il periodo di sopravvivenza è limitato. L'approccio terapeutico include la terapia radiante, la chirurgia (per una singola metastasi cerebrale) e la chemioterapia anche se le cellule cerebrali hanno una bassa sensibilità ai farmaci chemioterapici che penetrano inoltre difficilmente attraverso la barriera emato-encefalica.
Quando sono presenti lesioni multiple, va considerata la radiochirurgia con il bisturi a raggi gamma. Per alleviare il mal di testa e per migliorare le alterazioni della coscienza, sono indicati i corticosteroidi (desametasone, prednisone) che riducono la reazione infiammatoria intorno alle metastasi e diminuiscono l'edema circostante.
Per diminuire il contenuto idrico cerebrale sono indicati gli agenti osmotici (mannitolo e glicerolo) che portano ad una riduzione della pressione endocranica. Per prevenire e trattare le convulsioni si somministrano farmaci antiepilettici (fenitoina). Il dolore viene gestito con farmaci analgesici con dosi progressive a scalare.
Se il dolore è molto intenso, può essere infusa morfina, a piccole dosi ad intervalli prescritti, nello spazio epidurale o subaracnoideo mediante un ago e un catetere spinale posizionati il più vicino possibile al segmento spinale dove è proiettato il dolore.




















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?